¿Piensas que se podía haber hecho mejor? Dolor abdominal, náuseas y vómitos
 #QuédateenCasa
#QuédateenCasa 
¿Piensas que se podía haber hecho mejor?Dolor abdominal, náuseas y vómitos
El narrador
Una mujer de 50 años sin enfermedades previas acudió al Servicio de Urgencias porque en la última semana presentaba dolor de abdomen y vómitos siempre que comía. Era una gran fumadora y había tenido dos cólicos nefríticos derechos hacía cuatro años.Había realizado cuatro consultas por el mismo problema, la primera vez en el médico de familia y el resto en el Servicio de Urgencias, todo ello en un período de un mes y medio.
La paciente (después de conocer el diagnóstico)
«Me dolía y no podía comer. No tenía hambre, pero lo peor ha sido la desesperación porque creo que no he tenido una atención adecuada. Tuve que ir a un médico privado y él con una ecografía hizo el diagnóstico». La analítica sanguínea y la función renal eran normales. «El primer médico me aconsejó seguir una dieta blanda. En las otras tres visitas a urgencias sólo un médico me habló del diagnóstico y me dijo que era epigastralgia».
Diagnóstico final: Adenocarcinoma gástrico
¿Cómo se realizó el diagnóstico?
Un médico privado realizó una ecografía abdominal y detectó una masa en el abdomen y dilatación del estómago. La muestra de biopsia gástrica definitiva se obtuvo tras una gastroscopia.
Análisis del Caso
En resumen, se trata de una paciente sin enfermedades importantes, que comienza en un corto período de tiempo (alrededor de dos meses) con síntomas que pueden ser relacionables con varios procesos. Previo a hacer un análisis necesitamos contestar a algunas preguntas:
- Aspectos profesionales: ¿Cómo se llevó a cabo la anamnesis? La paciente refería que no tenía apetito durante varios dias y también comunicó que vomitaba cada vez que comía. Cuando hay una cantidad «suficiente» de información útil durante el primer encuentro con el paciente , un diagnóstico retrasado se considera un error de diagnóstico u «oportunidades perdidas» para el mismo (1). Los síntomas referidos por el paciente se habían mantenido durante un tiempo apreciable , de forma prácticamente continua, y por ello esta situación puede encuadrarse dentro de los conceptos antes enumerados.
- La exploración física del abdomen fué normal, pero esto puede ser un dato «blando» si no se sigue una exploración «orientada» a buscar un resultado, lo cual a su vez depende del tiempo invertido en ello.
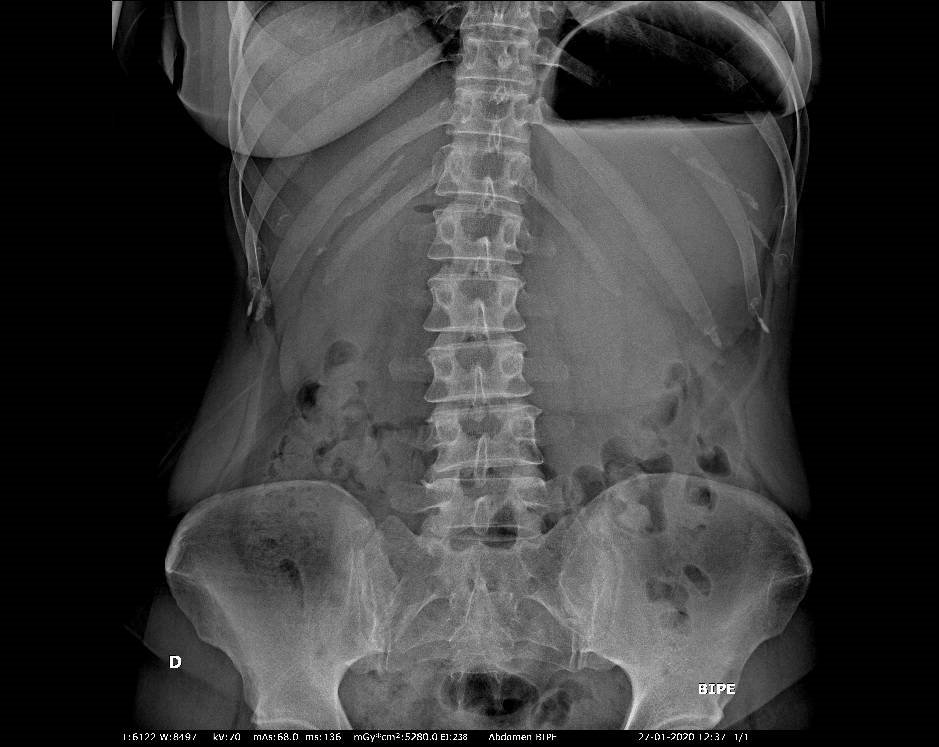
- Posiblemente hubo también una falsa confianza en una prueba radiológica (techtrust, en inglés) , cuando la misma sólo era una radiografía simple cuyos resultados no concluyentes no permiten una decisión clínica. Sin embargo, la imagen es lo suficientemente no habitual como para haber procedido a más investigaciones.
- Importancia del número de visitas previas al diagnóstico: es bien conocido la hipótesis de Lyratzopoulos (2) quien, a partir de datos del Reino Unido, sugiere que la proporción de pacientes con un determinado cáncer que sufre múltiples visitas (tres o más) a una consulta de atención primaria antes de ser referido a los especialistas, podría ser considerado como un marcador de la dificultad para sospechar este tipo de diagnósticos en la primera visita. En la práctica diaria no es raro ver este tipo de situaciones, sobre todo en personas jóvenes o en mujeres para localizaciones anatómicas concretas.
Diagrama en espina de pescado
Aspectos cognitivos
Si tuviéramos que seleccionar un sesgo cognitivo dentro de toda la cadena de diagnóstico, podríamos decir que el sesgo de confirmación es el más representativo. Todo lo que hicieron los profesionales era para mantener su idea de que una persona relativamente joven y sin aspecto de «caquexia cancerosa» no puede tener un tumor.
Aspectos del sistema
No se preparó una «red de seguridad» para la paciente, es decir no se programó un seguimiento para valorar la evolución clínica, y además existió un defecto de comunicación efectivo en toda la cadena de asistencia.
Bibliografía
- Singh H, Sethi S, Raber M, Petersen LA. Were my diagnosis and treatment correct? No news is not necessarily good news. J Gen Intern Med 2014; 29: 1087-1089
2. LyratzopoulosSingh H, Sethi S, Raber M, Petersen LA. Were my diagnosis and treatment correct? Rethinking diagnostic delay in cancer: how difficult is the diagnosis?. BMJ 2014; 349: 1-6
Autor: Lorenzo Alonso, MD
FORO OSLER





un caso muy ilustrativo y que lamentablemente no es el unico en que hay perdida de oportunidad de hacer el diagnostico oportuno
decirle a la paciente que tiene una epigastralgia parece una falta de respeto, confiaren una Rx simple es un exceso de confianza,,y no le llamo la atencion la dilatcion gastrica con nivel caracteristica de un sindrome plorico?
las consultas que hizo esta señora son ejemplo de la mala atencion medica y deben hacernos reflexionar sobre la calidad de los servicios brindados.Por otra parte coincide con las estadisticas que señalan el tardio diagnostico de cancer en las consultas de atencion promaria y en la emergencia.
Un caso tan interesante como desgraciado. En la historia clínica, el aparato digestivo tiene una particularidad diferente a la exploración de otros sistemas y es la pobreza de datos semiológicos en el examen físico, hablando en general. En éste caso avanzado con obstrucción del tracto de salida del estómago y una paciente pilorizada, probablemente y dependiendo del hábito físico de la paciente se podría haber palpado la masa lo cual no deja de ser una rareza en la medicina actual, me refiero a que los pacientes se diagnostiquen en etapas tan avanzadas. Sin embargo, el interrogatorio podría haber determinado vómitos de alimentos escasamente digeridos y a veces de días atrás. Ese dato hubiese puesto sobre la pista del diagnóstico en la primera consulta.