Ejercicio de Razonamiento Clínico: «Es un linfoma, vamos comienza el tratamiento»
En esta Sección presentamos casos clínicos reales, tratando de exponer el razonamiento de los agentes implicados, médicos y pacientes.

Actores
Una internista
Un paciente
Un médico oncólogo
Resumen clínico
Un varón de 22 años acudió al hospital tras comenzar con fiebre leve, dolor de garganta, astenia y coluria. Estaba sano y no tenía hábitos tóxicos. Había estado tomando ocasionalmente anabolizantes para aumentar su masa muscular.
Examen físico: El paciente estaba alerta y orientado, sin ictericia. Había linfadenopatías de 1,5-2 centímetros distribuidas por el cuello, las axilas y las zonas inguinales. La auscultación pulmonar y cardíaca era normal. El examen abdominal mostraba un leve aumento del tamaño del hígado.
Hallazgos de laboratorio: Hemoglobina 11 g/dL. Niveles normales de creatinina, sodio y potasio. AST:82; ALT: 260; Gamma Glutamil Transpeptidasa:144; Haptoglobina:17 mg/dL(baja). Nivel de bilirrubina total: normal.
Los cultivos de sangre y de orina fueron negativos. La prueba de Coombs indirecta también fue positiva. Un test de orina mostró la presencia de proteínas.
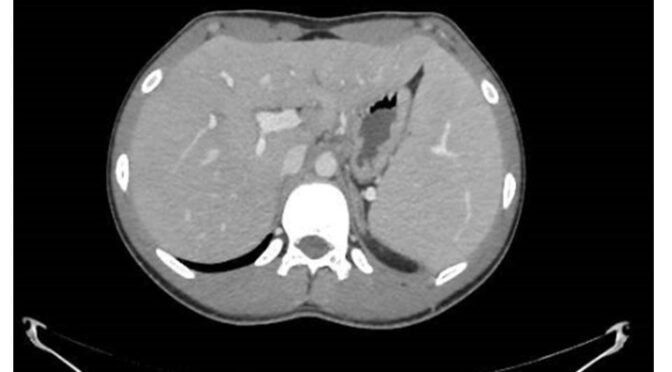
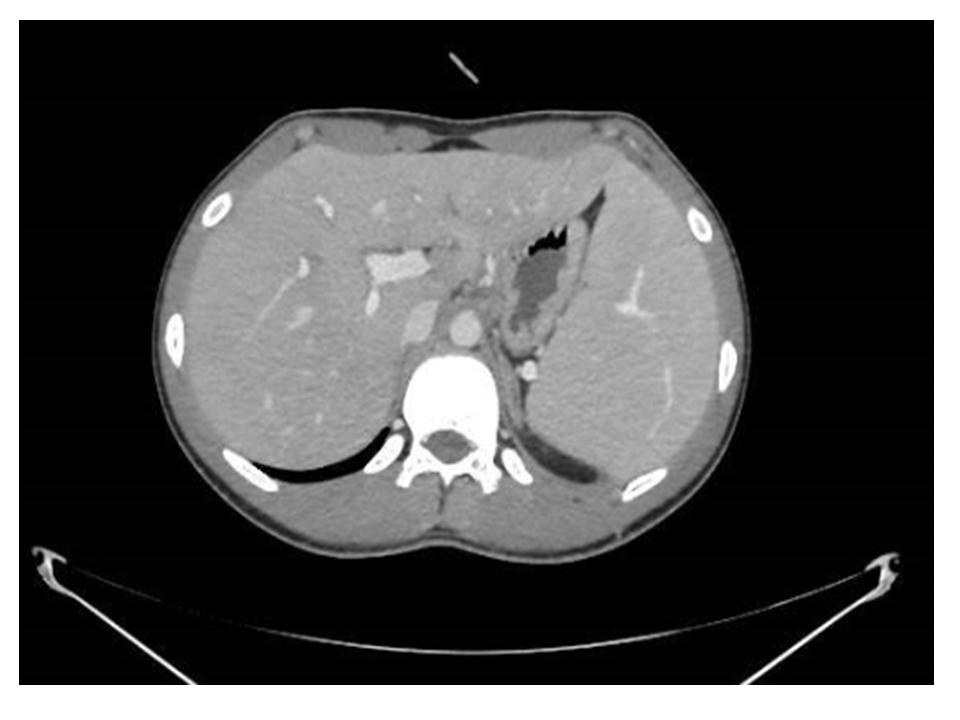
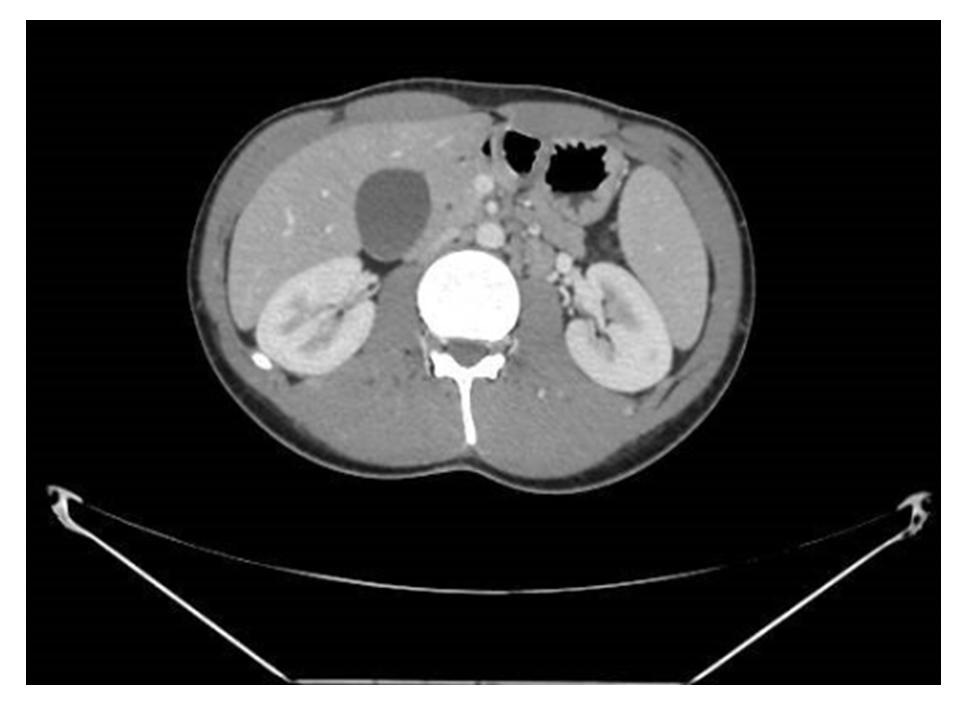
El TAC mostró un aumento moderado del tamaño del hígado y del bazo, pero sin infiltración neoplásica.
La internista
«Creo que este joven tiene una infección viral, porque el cuadro clínico comenzó hace unos días, con fiebre y linfadenopatía. No pienso en una bacteria porque la fiebre ha ido disminuyendo cada día y los hemocultivos no son positivos. En mi opinión, también tiene una anemia hemolítica, por la reducción del nivel de Haptoglobina y el test de Coombs positivo.
Voy a pedir una determinación completa de anticuerpos contra bacterias inusuales y virus comunes, como el citomegalovirus y el Epstein- Barr, pero también me gustaría tomar una biopsia de un ganglio linfático para descartar un linfoma».
El paciente
«Estoy muy confundido, porque el médico me ha dicho que probablemente tengo una infección, pero todo parece estar bien. También quiere pedir una muestra de mis ganglios, porque quiere estar segura de que no se trata de un linfoma. ¿Una infección o un cáncer? No lo entiendo. Pensaba que la medicina estaba más desarrollada».
Evolución clínica
Los hemocultivos fueron negativos para bacterias. Los anticuerpos contra el VIH, hepatitis A, hepatitis C, hepatitis B y el Parvovirus, fueron negativos. El anticuerpo contra la HBs era positivo. La médico pidió también una determinación de anticuerpos contra el citomegalovirus y el virus de Epstein-Barr, Leishmania, Coxiella, Rickettsia, pero la muestra no se extrajo correctamente, y fué necesario extraer una segunda muestra. También se solicitó una reacción en cadena de la polimerasa (PCR) para citomegalovirus y virus de Epstein-Barr.
Durante la espera del resultado de los análisis de sangre apareció el informe patológico del ganglio inguinal, con el siguiente resultado: Linfoma anaplásico de células T, con un alto índice de replicación (Ki 67: 80%).
Un médico oncólogo
Una vez recibido este diagnóstico, el paciente fue trasladado al Servicio de Oncología Médica para su tratamiento. El oncólogo vio que el resultado del análisis de sangre y PCR para el citomegalovirus y el Epstein-Barr aún no estaba disponible. También observó que el estado general del paciente mejoraba sin tratamiento y sin corticoides. Los valores analíticos (enzimas hepáticas) también mejoraban y no había fiebre. De todas formas, el paciente comenzó con hidratación y bicarbonato intravenoso previo a la quimioterapia.
En este momento se hizo una nueva consulta sobre el diagnóstico al patólogo, que no vio signos de clonalidad en la muestra, algo en contra del diagnóstico de linfoma. Casi al mismo tiempo, la PCR para el virus de Epstein-Barr fue positiva en la muestra. Una tomografía por emisión de positrones fue normal. La médula ósea también era normal.
Diagnóstico final:
Infección por el virus de Epstein-Barr (mononucleosis infecciosa).
Anemia hemolítica
Comentario
El diagnóstico diferencial entre la infección por el virus de Epstein-Barr (EB) y el linfoma puede ser difícil a nivel clínico y patológico. Es bien sabido que el virus EB está relacionado etiológicamente con varios linfomas, predominantemente en personas con un bajo nivel de inmunidad de las células T, como los receptores de un trasplante o los pacientes seropositivos. El linfoma de Burkitt, un linfoma muy agresivo, es el paradigma de esta relación etiológica. Hay muchas otras situaciones en las que el genoma del virus EB puede estar presente tras el diagnóstico de un linfoma maligno, pero su papel como agente etiológico no está claro.
Los linfomas malignos suelen ser de origen «clonal», pero en este caso clínico la prueba de PCR no pudo detectar la presencia de un único clon como origen de la proliferación de células B, y esto, junto con el hallazgo del genoma del virus EB en el interior del ganglio linfático, hace que se concluya el diagnóstico final de infección por el virus EB.
Análisis
El diagnóstico final se obtuvo definitivamente, pero la incertidumbre para el paciente y la familia fue muy preocupante. Me gustaría hacer algunas consideraciones relativas a este caso.
Aspectos cognitivos
La Internista acertó en su diagnóstico diferencial, exponiendo la posibilidad de una enfermedad infecciosa, probablemente un virus, y un linfoma, sin embargo la corrección de algunos hechos podía haber mejorado la actuación clínica.
Recogida de datos: no se recuperó suficiente información de la primera atención en el Servicio de Urgencias, en relación con la posibilidad de una mononucleosis infecciosa. No se disponía de información sobre la prueba del monosticón.
Satisfacción con lo obtenido: una vez obtenido el informe de patología se detuvo el juicio clínico, aunque el paciente mejoraba sin tratamiento y había una evolución no habitual.
Aspectos del sistema
Organización: No existía una llamada automática para obtener una segunda muestra tras una primera no apta para el diagnóstico. El médico podía hacer una interpretación errónea, asumiendo un resultado negativo cuando el problema era una mala muestra.
Sesgo de confirmación: el patólogo asumió la información procedente del clínico sobre un paciente joven con fiebre y linfadenopatía, un cuadro clínico asociado a un linfoma. El patólogo estaba presionado para hacer un diagnóstico final.
Medidas de mejora
Se podrían implementar diferentes medidas , pero expondré aquí algunas ideas, que estoy seguro, se pueden completar en una visión más amplia.
Área cognitiva
Un diagnóstico diferencial amplio debe estar siempre presente en la historia clínica y sólo después de una prueba definitiva se podría descartar un ítem.
Cuando la evolución clínica no sea acorde a sus expectativas intente repasar todos los datos del caso clínico.
Explique siempre al paciente y a la familia la situación del proceso de diagnóstico y el razonamiento que te lleva a actuar.
Área del sistema
. Un informe de patología no debe ser definitivo hasta que se hayan realizado todas las pruebas de laboratorio necesarias.
. Debe implementarse una señal de alerta automática en caso de un problema técnico con cualquier procedimiento diagnóstico.
Bibliografía
Puede acceder a un artículo resumen sobre el virus de Epstein-Barr y el linfoma aquí
Autor: Dr. Lorenzo Alonso Carrión
FORO OSLER