Falsa trombopenia: análisis del sistema por un buen detective
Falsa trombopenia: análisis del sistema por un buen detective
Caso clínico
Una mujer de 59 años estaba siendo tratada con quimioterapia semanal y radioterapia tras el diagnóstico de un cáncer localizado de cuello de útero. Tras tres semanas de tratamiento las plaquetas
descendieron por debajo de 20.000, por lo que la paciente ingresó para ver su evolución. No había datos de esplenomegalia, ni de enfermedades hepáticas. A pesar de administrar corticoides y de interrumpir el tratamiento, las cifras de plaquetas no superaban en la determinación automática valores superiores a 20.000.
Evolución
Durante una semana las cifras de plaquetas se mantuvieron estables, sin datos de sangrado. Debido a las cifras de plaquetas la paciente no estaba recibiendo heparina profiláctica. Se pidió una medición manual de plaquetas, elevándose el valor a 60.000, pero al día siguiente las cifras descendieron de nuevo a 20.000.
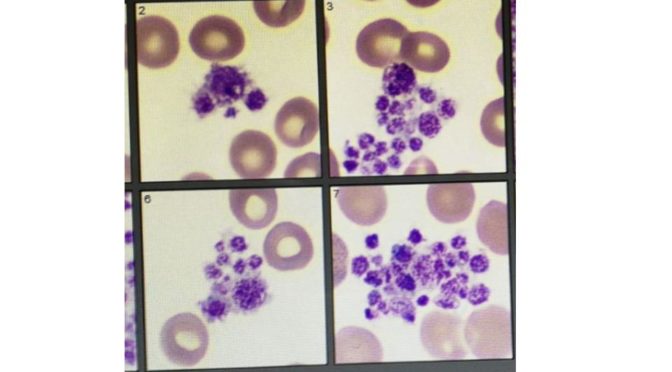
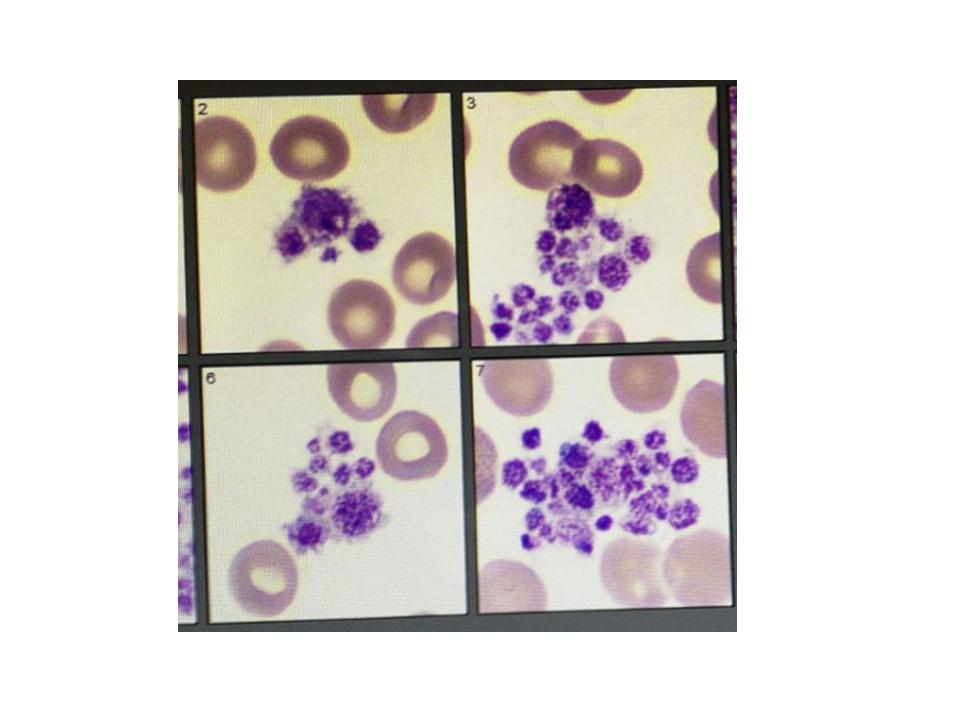
Tras una semana en la misma situación, se pidió un frotis de sangre periférica que evidenció la presencia de aglomerados plaquetarios. Este estado de las plaquetas hace que la medida automática no identifique individualmente a las plaquetas, dando lugar a un número de plaquetas por debajo de los valores reales (falsa trombocitopenia).
Diagnóstico Final
Falsa trombopenia debido a formación de acúmulos plaquetarios. La formación de estos conglomerados es debida a la producción de anticuerpos antiplaquetarios que aparecen cuando la muestra sanguínea es introducida en un tubo con el anticoagulante EDTA, que modifica las glicoproteínas de la superficie plaquetaria.

Acúmulos plaquetarios
Comentarios
Un caso aparentemente tan simple como este tiene varias connotaciones de importancia, algunas se exponen a continuación:
- La falsa trombopenia originó un retraso de tratamiento en una enfermedad que puede ser curable, produciendo además una situación de angustia en la paciente.
- Debido a los bajos valores plaquetarios, la paciente no recibía heparina profiláctica, con la probabilidad de mayor riesgo de trombosis venosa.
- En algún momento se planteó la posibilidad de transfusión de plaquetas, lo que puede originar creación de anticuerpos contra las mismas, haciéndolas menos útiles en caso de necesidad real.
Análisis final
Este sencillo caso es una muestra clara de la relación entre el “sistema” y los procesos cognitivos implicados en el razonamiento clínico. Una peculiaridad poco frecuente como es la agregación plaquetaria con EDTA, da lugar a un error de diagnóstico. La automatización de los sistemas de medida origina una sensación de fiabilidad y seguridad total que no tiene en cuenta las excepciones y particularidades que la biología origina. Por ello, ante hallazgos imprevistos o que no pueden encuadrarse adecuadamente con la situación clínica del paciente, el juicio del clínico debe indagar en los posibles errores atribuíbles al sistema.
Bibliografía
Bizzaro, N., et al. (1995). EDTA-Dependent Pseudothrombocytopenia: A Clinical and Epidemiological Study of 112 Cases, With 10-Year Follow-Up. American Journal of Hematology, 50, 103-109
Van der Meer, W., Allebes, W., Simon, A., van Berkel, Y., & de Keijzer, M. H. (2002). Pseudothrombocytopenia: A Report of a New Method to Count Platelets in a Person With EDTA- and Temperature-Independent Antibodies of the IgM Type. European Journal of Haematology, 69, 243-247