¿Por qué un fallo cardíaco derecho puede confundirse con una sepsis? Un ejercicio de razonamiento clínico
Objetivo
En este artículo, queremos mostrar la importancia del conocimiento de la Anatomía y Fisiopatología en el razonamiento clínico, exponiendo una situación clínica real, en la que deben diferenciarse entre entidades que pueden compartir semiología y datos analíticos, pero que tienen un enfoque terapéutico diferente. Además, con el desarrollo de nuevos fármacos en Oncología Médica, asistimos a toxicidades hasta ahora no frecuentes, que deben ser tenidas en cuenta dentro del diagnóstico diferencial de cada situación clínica.
Caso clínico
Un paciente varón de 55 años tenía un diagnóstico de carcinoma escamoso de pulmón, localizado en lóbulo superior izquierdo, mediastino y con metástasis cerebrales al inicio. Comenzó tratamiento con quimioterapia e inmunoterapia, con buena tolerancia clínica y respuesta objetiva a nivel pulmonar. Una semana después de recibir el tercer ciclo de tratamiento acudió con un evento agudo grave al Servicio de Urgencias.
El paciente acudió de urgencia al hospital por aumento de dificultad respiratoria en reposo, con dolor centrotorácico, y contaba que había tenido sensación de fiebre. Había ido reduciendo progresivamente la dosis de esteroides que tomaba en su domicilio, como coadyuvante para mantener apetito y estado general.
En urgencias se observaba un paciente consciente, orientado, con dificultad respiratoria y sensación de enfermedad grave. No se objetivó fiebre, pero si oliguria e hipotensión ocasional, alternado con cifras tensionales elevadas, con una saturación de oxígeno del 97%, respirando oxígeno, con gafas nasales. En la analítica el hemograma era normal(Hb:12), con leucocitosis moderada, tiempo de protrombina del 61%, función renal deteriorada con creatinina de 1,6 , uremia 125, Filtrado Glomerular de 37 mL/min. Los iones eran normales, y destacaba un aumento muy significativo de transaminasas, más de cinco veces su valor normal (GOT 1010, GPT 1585), con valores de bilirrubina total mínimamente elevados (1,6). El valor de troponina fué normal. PCR 95. Gasometría venosa: pH:7,3; HCO3: 15.
El paciente continuaba con tendencia a la oliguria.
Evolución clínica. Toma de decisión
Primera decisión diagnóstico terapéutica
Como el paciente había recibido tratamiento oncológico con inmunoterapia, además de quimioterapia, se pensó en toxicidad hepática y renal por inmunoterapia, iniciando tratamiento con metilprednisolona a dosis altas.
Razonamiento
La toxicidad por inmunoterapia puede afectar a varios órganos y es grave. Por eso la decisión de comenzar con dosis altas de esteroides es correcta, porque puede salvar al paciente. Sin embargo, hay datos que no son habituales en este tipo de toxicidad, como son la hipotensión y oliguria.
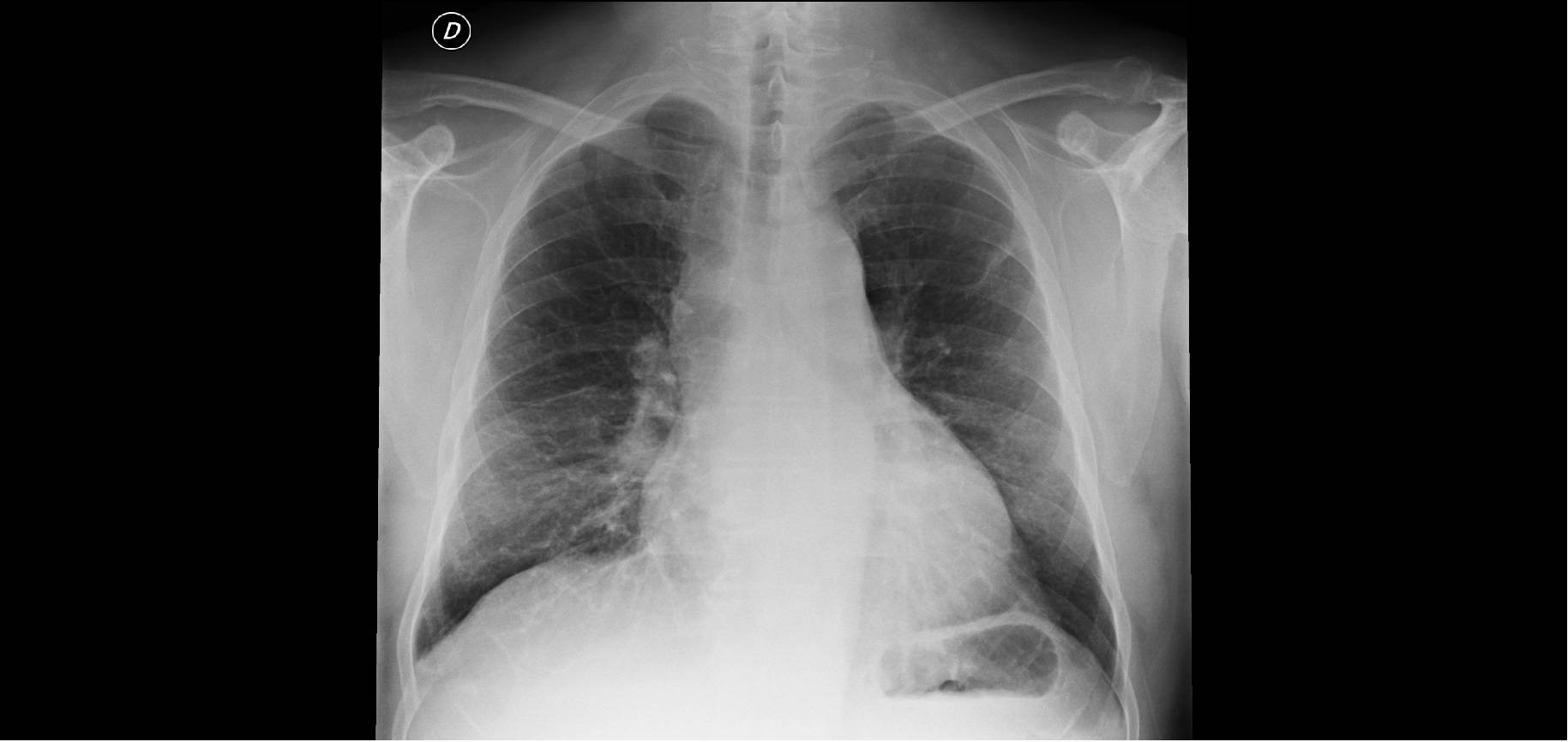
A continuación se muestra la radiografía de tórax al ingreso:
Segunda decisión diagnóstico terapéutica
Debido a la presentación aguda del cuadro, con hipotensión y oliguria, y elevación de PCR, se valoró la posibilidad de un cuadro séptico, comenzando tratamiento con antibiótico de amplio espectro. La elevación de Bilirrubina y alteración de las transaminasas pueden estar presentes en el cuadro de sepsis por hipoperfusión hepática. También se valoró la posibilidad de hepatitis viral, porque eran positivos el Anti core y el antígeno Anti HbS (HBsAg), pero la carga viral fue negativa.
Razonamiento
Un cuadro séptico comienza de forma aguda, y además de signos inespecíficos como inquietud, suele cursar con fiebre pero no siempre, y se acompaña de hipotensión y oliguria, signos ominosos para la vida del paciente. También las alteraciones analíticas hepáticas pueden estar presentes en un cuadro séptico. Si bien la elevación de PCR puede orientar en este sentido, la elevación de PCR en un paciente con neoplasia tiene un valor relativo en cuanto a predicción de infección. Por otra parte, la respuesta clínica suele ser relativamente rápida tras inicio precoz de antibiótico, pero esto no ocurrió en el caso de este paciente.
Evolución clínica
A las 24 horas de acudir a urgencias, el paciente comenzó a presentar más dificultad respiratoria, peor estado general, y persistía oligúrico e hipotenso. En la auscultación pulmonar se detectaban crepitantes húmedos en ambas bases, mientras que los tonos cardíacos eran difícilmente audibles. En el abdomen se palpaba el borde hepático algo doloroso. El paciente tuvo que ser transferido a la Unidad de Cuidados Intensivos (UCI), debido a la inestabilidad hemodinámica.
A continuación presentamos la radiografía torácica en el momento de ser transferido a la UCI

Pregunta
¿Cuál sería la relación entre un bajo gasto cardíaco, alteracion de la función hepática e insuficiencia renal?
Orientaciones para el Diagnóstico de la situación
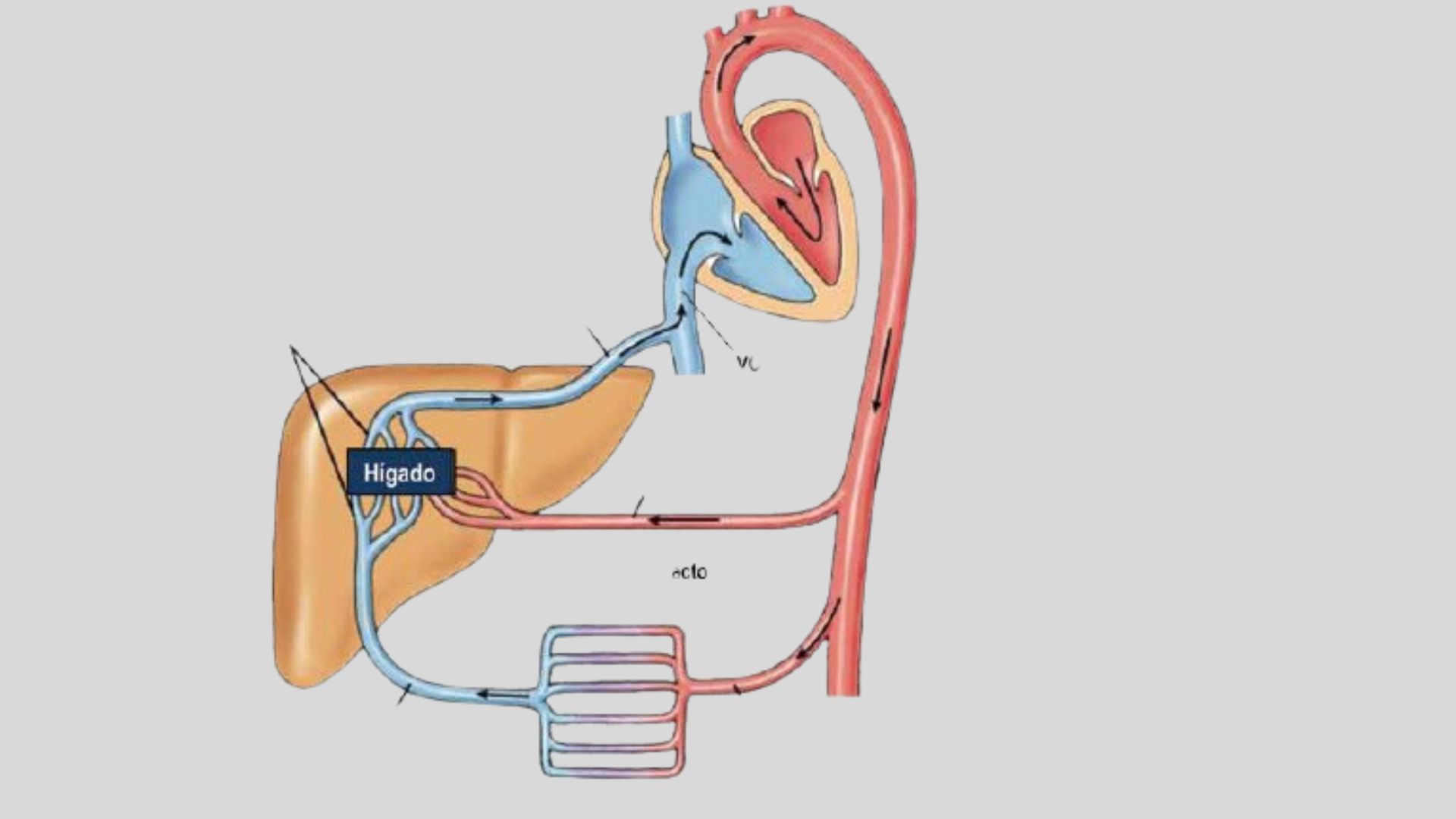
Tenemos dos aliados para intentar buscar una respuesta al problema del paciente, la Anatomía y la Fisiopatología. En términos de fisiopatología, el primer problema parece un «fallo» de la bomba cardíaca, que da lugar a hipotensión y oliguria por falta de volemia hacia el riñon, una vez descartado que el paciente, por ejemplo, no estaba anémico. En cuanto a las alteraciones analíticas hepáticas, podría relacionarse también con una falta de perfusión, pero este mecanismo no explica la hepatomegalia dolorosa detectada en la exploración física.
Si pensamos desde el punto de vista anatómico, la pregunta sería si hay alguna conexión entre el funcionamiento cardíaco y el hígado, que explique las alteraciones analíticas y morfológicas hepáticas.
Mostramos a continuación una imagen esquematizada de anatomía, que puede ayudar a explicar los hallazgos de este paciente y llegar al diagnóstico.
Solución. Diagnóstico final
Al paciente se le realizó un Ecocardiograma que mostraba un corazón con contractilidad normal de ventrículo izquierdo, no había valvulopatías, pero se objetivaba un derrame pericárdico circunferencial severo, con colapso sistodiástolico de aurícula derecha, colapso sistólico de ventrículo derecho, y Vena Cava inferior dilatada sin colapso inspiratorio. Esta situación era la responsable de la hipotensión, oliguria, por bajo gasto, y de la hepatomegalia y alteraciones analíticas hepáticas por congestión retrógrada desde la aurícula derecha hacia la Vena Cava inferior e hígado.
Se realizó una pericardiocentesis evolucionando el paciente favorablemente.
Comentario
Además del conocimiento sobre las diferentes entidades clínicas, el proceso de Razonamiento Clínico tiene una fuerte base en la Anatomía y la Fisiopatología, como hemos mostrado en esta situación clínica, en la que una estructura anatómica como es la Vena Cava inferior, puede ayudar a explicar los datos del paciente.
Autor: Lorenzo Alonso Carrión
FORO OSLER